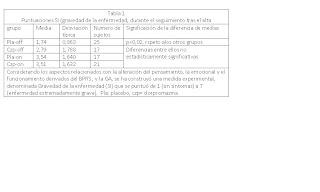
El mismo problema que en el artículo anterior, pero 20 años después,…. Curioso, los mismos resultados…...
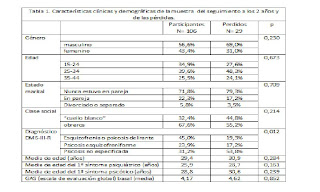
Se habla mucho de la superioridad de los antipsicóticos sobre placebo (ausencia de tratamiento), pero no utilizar fármacos antipsicóticos no es sinónimo de ausencia de tratamiento. Existen otros tratamientos alternativos a la psicofarmacoterapia. Siguiendo con la propuesta que hice antes de navidad, continuamos con la traducción de artículos que dan una versión distinta a la imperante, en relación con la necesidad de utilizar antipsicóticos, y lo más tempranamente posible, ante cualquier primer episodio psicótico. Si el primero fue un artículo procedente de la California de finales de los años 70, ahora toca un artículo finés escrito en 1999. Resultados a los dos años de primeros episodios de psicosis tratados según el modelo integrado (modelo finés). ¿Es siempre necesaria la neuroleptización inmediata?. Lehtinen V. Aaltonen J, Koffert T, Räkköläinen V, Syvälahti E. Eur Psychiatry 2000; 15:312-20. El original puede obtenerse en el siguiente enlace http://psychrights.org/Research