Sr. A. es un varón de 34 de años de edad; 186 cm de altura y 120kg. Ingreso voluntario el 10 de agosto.
Presenta esquizofrenia desde los 21 años con posterior resistencia a tratamiento farmacológico, obesidad y tabaquismo.
Antecedentes:
Familiares: madre con depresión y tia abuela con trastornos psicóticos.
Personales: Primer brote tras el servicio militar a los 19 años. Se aisló en casa y comenzó alucinaciones visuales. Inicio probablemente desencadenado por el abuso de anabolizantes y drogas de diseño. Ingresado por primera vez en la Clínica "Pilar" en XXXX (Navarra) donde comienza el tratamiento farmacológico.
Ha sufrido tres accidentes muy graves con el coche relacionados posiblemente con la medicación o enfermedad.
INGRESOS:
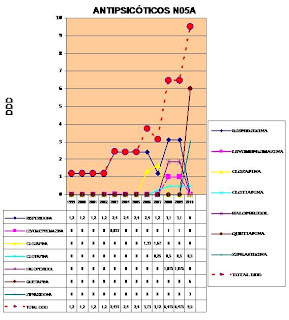
Desde del 25 de Noviembre de 1999 hasta el 3 de Noviembre del 2008 el paciente es ingresado en 5 ocasiones (2003, 2006, 2007, 2008, 2009 y 2010). La gráfica contigua refleja el tratamiento antipsicótico.
Además cabe resaltar. Durante estos ingresos cabe destacar los siguientes acontecimientos:
-2/6/2006: Comienzan las sesiones TEC por ineficacia del tratamiento farmacológico hasta el momento, recibiendo una sesión cada 2 días, hasta un total de 12 sesiones.
-9/6/2006: Se realiza un ECG presentando ritmo sinusal normal con arritmia sinusal y anormalidad del ST inespecífica.
Marzo 2010 a julio 2010:
Motivo de ingreso: involuntario debido a reagudización psicótica. Presenta tratamiento previo con Leponex, retirado por falta de eficacia y aumento de peso.
Clínica psicótica consistente en alucinaciones auditivas y visuales, aislamiento, ideación delirante erotomaníaca, apragmatismo, rechazo de la enfermedad y de los recursos psicosociales. Aumento de peso severo; 50 kg en el último año.
Presenta resistencia a antipsicóticos: Haloperidol, Risperdal, Leponex, Sinogan y Etumina.
Pruebas complementarias: ECG compatible con hemibloqueo posterior de rama izquierda.
Evolución clínica: Se le añade a los 18 mg de Risperdal, Abilify 30mg sin eficacia tras 21 días. Presenta crisis oculogiras que precisan de la inyección de Akineton IM, por lo que se sustituye el tratamiento previo por: Zeldox hasta 240mg/día y Seroquel prolong 1800mg + Seroquel 600 mg/día. Ante este cambio, inicia una mejoría parcial sin que se presenten extrapiramidalismos. Se decide iniciar TEC y se realizan 19 sesiones con mejoría notoria. No se indica en qué consiste esta mejoría, cuando tras una de las sesiones se explora la presencia de psiopatologia, se detecta que no hay cambios en la ideación delirante.
Valorado por el servicio de medicina interna por detección de cifras tensionales elevadas, que diagnostica HTA secundaria a obesidad. Se le pauta Losartan. Posteriormente es retirado por control adecuado de la TA sin él. Se recomienda dieta hiposódica, y evitar AINEs, ARA II e IECAs.
Tratamiento:
1. Akineton Retard comprimidos: 1-1-0
2. Oponaf: 2-0-0 si estreñimiento.
3. Seroquel prolong 600mg: 1-1-1
4. Seroquel 600 mg comprimidos: 0-0-0-1
5. Zeldox 80 mg comprimidos: 1-1-1
6. Loramet 2 mg comprimidos: 0-0-1
El paciente continua con ingresos periódicos de 1 día, para administración de TEC, sin que al parecer tengan más efecto que “se recupera afable y sin manifestaciones delirantes espontáneas”.
El 10 de agosto es ingresado en el Hospital Psiquiátrico (recurso de media-larga estancia) con los siguientes motivos:
Motivos del paciente: Deseo de perder peso.
Motivos de la familia: Mejora de la conciencia de enfermedad, ocupación del tiempo libre y normalización de hábitos higiénico-alimentarios.
Motivos del médico: Mejoría de la conciencia de enfermedad y del cumplimiento terapéutico, normalización de los hábitos y estructuración de ocio y tiempo libre.
Tratamiento actual:
1. Akineton Retard comprimidos: 1-1-0
2. Etumina 40 mg comprimidos: 0-0-1
3. Dulphalac sobres: 2-0-0
4. Seroquel 300 mg comprimidos: 2-2-2-2
5. Zeldox 60 mg comprimidos: 1-1-2
6. Haloperidol, Sinogan y Akineton IM si agitación: 1-1-1
7. Tranxilium 15 mg comprimidos: 0-0-1
Ante este tratamiento, procedemos al estudio de las posibles interacciones y adecuación posológica:
Sobredosificación:
Seroquel (Quetiapina): La dosis excede la máxima indicada en la ficha técnica (800mg/día), estando pautados 2400mg/día.
Zeldox (Ziprasidona): La dosis máxima en ficha técnica es de 80mg dos veces al día. El paciente está tomando un total de 240mg/día.
Interacciones:
Tanto Ziprasidona como Quetiapina producen una prolongación del intervalo QT a dosis dentro del rango terapéutico
Además el uso de fenotiazinas (especialmente) y haloperidol inyectable también lo favorece.
Reacciones adversas:
Sobrepeso que puede ser causado por Quetiapina
Efectos extrapiramidales: Probablemente causado por las dosis altas de quetiapina.
Estreñimiento, relacionado con la inmovilidad y la acción anticolinérgica de quetiapina.
Presenta esquizofrenia desde los 21 años con posterior resistencia a tratamiento farmacológico, obesidad y tabaquismo.
Antecedentes:
Familiares: madre con depresión y tia abuela con trastornos psicóticos.
Personales: Primer brote tras el servicio militar a los 19 años. Se aisló en casa y comenzó alucinaciones visuales. Inicio probablemente desencadenado por el abuso de anabolizantes y drogas de diseño. Ingresado por primera vez en la Clínica "Pilar" en XXXX (Navarra) donde comienza el tratamiento farmacológico.
Ha sufrido tres accidentes muy graves con el coche relacionados posiblemente con la medicación o enfermedad.
INGRESOS:
Desde del 25 de Noviembre de 1999 hasta el 3 de Noviembre del 2008 el paciente es ingresado en 5 ocasiones (2003, 2006, 2007, 2008, 2009 y 2010). La gráfica contigua refleja el tratamiento antipsicótico.
Además cabe resaltar. Durante estos ingresos cabe destacar los siguientes acontecimientos:
-2/6/2006: Comienzan las sesiones TEC por ineficacia del tratamiento farmacológico hasta el momento, recibiendo una sesión cada 2 días, hasta un total de 12 sesiones.
-9/6/2006: Se realiza un ECG presentando ritmo sinusal normal con arritmia sinusal y anormalidad del ST inespecífica.
Marzo 2010 a julio 2010:
Motivo de ingreso: involuntario debido a reagudización psicótica. Presenta tratamiento previo con Leponex, retirado por falta de eficacia y aumento de peso.
Clínica psicótica consistente en alucinaciones auditivas y visuales, aislamiento, ideación delirante erotomaníaca, apragmatismo, rechazo de la enfermedad y de los recursos psicosociales. Aumento de peso severo; 50 kg en el último año.
Presenta resistencia a antipsicóticos: Haloperidol, Risperdal, Leponex, Sinogan y Etumina.
Pruebas complementarias: ECG compatible con hemibloqueo posterior de rama izquierda.
Evolución clínica: Se le añade a los 18 mg de Risperdal, Abilify 30mg sin eficacia tras 21 días. Presenta crisis oculogiras que precisan de la inyección de Akineton IM, por lo que se sustituye el tratamiento previo por: Zeldox hasta 240mg/día y Seroquel prolong 1800mg + Seroquel 600 mg/día. Ante este cambio, inicia una mejoría parcial sin que se presenten extrapiramidalismos. Se decide iniciar TEC y se realizan 19 sesiones con mejoría notoria. No se indica en qué consiste esta mejoría, cuando tras una de las sesiones se explora la presencia de psiopatologia, se detecta que no hay cambios en la ideación delirante.
Valorado por el servicio de medicina interna por detección de cifras tensionales elevadas, que diagnostica HTA secundaria a obesidad. Se le pauta Losartan. Posteriormente es retirado por control adecuado de la TA sin él. Se recomienda dieta hiposódica, y evitar AINEs, ARA II e IECAs.
Tratamiento:
1. Akineton Retard comprimidos: 1-1-0
2. Oponaf: 2-0-0 si estreñimiento.
3. Seroquel prolong 600mg: 1-1-1
4. Seroquel 600 mg comprimidos: 0-0-0-1
5. Zeldox 80 mg comprimidos: 1-1-1
6. Loramet 2 mg comprimidos: 0-0-1
El paciente continua con ingresos periódicos de 1 día, para administración de TEC, sin que al parecer tengan más efecto que “se recupera afable y sin manifestaciones delirantes espontáneas”.
El 10 de agosto es ingresado en el Hospital Psiquiátrico (recurso de media-larga estancia) con los siguientes motivos:
Motivos del paciente: Deseo de perder peso.
Motivos de la familia: Mejora de la conciencia de enfermedad, ocupación del tiempo libre y normalización de hábitos higiénico-alimentarios.
Motivos del médico: Mejoría de la conciencia de enfermedad y del cumplimiento terapéutico, normalización de los hábitos y estructuración de ocio y tiempo libre.
Tratamiento actual:
1. Akineton Retard comprimidos: 1-1-0
2. Etumina 40 mg comprimidos: 0-0-1
3. Dulphalac sobres: 2-0-0
4. Seroquel 300 mg comprimidos: 2-2-2-2
5. Zeldox 60 mg comprimidos: 1-1-2
6. Haloperidol, Sinogan y Akineton IM si agitación: 1-1-1
7. Tranxilium 15 mg comprimidos: 0-0-1
Ante este tratamiento, procedemos al estudio de las posibles interacciones y adecuación posológica:
Sobredosificación:
Seroquel (Quetiapina): La dosis excede la máxima indicada en la ficha técnica (800mg/día), estando pautados 2400mg/día.
Zeldox (Ziprasidona): La dosis máxima en ficha técnica es de 80mg dos veces al día. El paciente está tomando un total de 240mg/día.
Interacciones:
Tanto Ziprasidona como Quetiapina producen una prolongación del intervalo QT a dosis dentro del rango terapéutico
Además el uso de fenotiazinas (especialmente) y haloperidol inyectable también lo favorece.
Reacciones adversas:
Sobrepeso que puede ser causado por Quetiapina
Efectos extrapiramidales: Probablemente causado por las dosis altas de quetiapina.
Estreñimiento, relacionado con la inmovilidad y la acción anticolinérgica de quetiapina.
Observesé un aumento progresivo de la carga antipsicótica, que actualmente es próxima a 10 DDD/día (aproximadamente equivalente a 3000 mg de clorpromazina/día o a 80mg de haloperidol/día. Puede observarse una relación inversa entre aumentos de dosis y duración del tiempo entre ingresos.
La tabla inferior refleja la relación entre DDD y mg para cada sustancia antipsicótica empleada. (Datos de WWW.WHOCC.NO)
FÁRMACO 1DDD= MG
Levoprometazina 300
Risperidona 5
Clozapina 300
Clotiapina 80
Haloperidol 8
Quetiapina 400
Ziprasidona 80
Atención farmacéutica:
- Recomendamos una monitorización cardiaca (ECG) ya que se mostró un ECG compatible con un bloqueo de la rama izquierda, factor de riesgo, y signo de que puede haber una reacción adversa.
- Revisión del tratamiento para evitar las interacciones que han surgido. Las dosis altas no han logrado espaciar las necesidades de ingresos, por tanto no benefician al paciente, pero si están siendo un factor de riesgo.
- Conciliar los motivos médicos con los del paciente para mejorar la adhesión al tratamiento: “pérdida de peso” y quetiapina no está contribuyendo.
- Retirar el uso de fármacos por vía intramuscular porque puede impedir la detección rápida de una alteración cardiaca (como puede ser la prolongación del intervalo QT). Podría emplearse sedación con benzodiacepinas, sin riesgo de prolongación QTc.
- Mantener la recomendación de evitar el uso de AINEs, IECAs y ARA-II, pero tratar de averiguar en qué consistió el problema. Considerar que otras alternativas pueden estar contraindicadas por provocar alteraciones sobre el potasio y esto poder influir en la aparición de arritmias o alteraciones cardiacas.
- Llevar un control riguroso de los fármacos que durante la historia de su enfermedad han presentado resistencia para no volver a pautarlos en un futuro. Pero investigar si se emplearon a dosis adecuadas y durante el tiempo suficiente, o si las dosis fueron insuficientes o excesivamente altas o se emplearon durante poco tiempo o en presencia de factores estresantes inevitables.
- Resaltar que se puede observar claramente el exceso de dosis del grupo N05A de antipsicóticos, encontrándose muy por encima del límite estipulado por los criterios PORT de 2 DDD. No siempre a mas dosis más respuesta, dosis menores pueden ser más efectivas, efecto de U invertida.
Después de un tiempo, aproximadamente un mes, el paciente se mantuvo con el tratamiento antes comentado, y precisó varias veces la administración inyectable de antipsicóticos intramuscular por conductas disruptivas, y agresivas. A mediados de septiembre se decidió proceder a una reducción progresiva´(en varias etapas) de la dosis de antipsicótico. Actualmente recibe 180 mg de ziprasidona y 1200mg de quetiapina, dosis muy elevadas aún, peor considerablemente inferiores a las inicialmente denunciadas. En paciente no ha precisado más la administración de antipsicóticos, ni benzodiacepinas inyectables. Por conductas agitadas; ha vuelto a realizar deporte (desde principios de octubre), y se ajusta perfectamente a las actividades de la unidad residencial. Se le ha añadido al tratamiento topiramato, como ayuda a la pérdida de peso, pero es una indicación no incluida en la ficha técnica (se cumplimento una hoja de consentimiento informado), y que puede contribuir al deterioro de las capacidades cognitivas del sujeto (ya mermadas) necesarias para la rehabilitación (desde farmacia no se desaconsejó su empleo).
Firmado: Dr. Emilio Pol Yanguas (Farmacéutico coleg. Nº 61/3)
Y Lucia, Celia y Nuria (estudiantes de 5º curso de Farmacia)


Este estudio puede tener alguna semejanza con otros pacientes, que sin llegar a la gravedad del citado en el estudio, que cuando se les aumenta la medicación parecen empeor.
ResponderEliminarValoro muy positivamente la publicación de este estudio, que al menos nos da cierta espereanza a muchas familias, de que aún existen profesionales que investigación, para mejorar la salud de muchos usuarios. De que creen que no siempre a más medicación mejores resultados, que cada persona tiene el derecho de un plan de tratamiento individual, y que debe ser informado a través del propio consentimiento, ya que solo el que toma la medicación y sus familias son los únicos con derecho a elegir entre alternativas posibles, y sobre todo admitir que los fármacos no son lo único que mejora, y la psiquiatría no siempre puede ayudar en todo.
ResponderEliminarGracias por este tipo de publicaciones e investigación.
Saludos
Muchas gracias por realizar estas exposiciones de investigación sobre casos reales, que dan esperanzas a muchas familias de personas con dolencias psíquicas o psicopatológicas, donde se ha apreciado un empeoramiento con tratamientos de polifarmacias y dosis altas, que cuando lo comentan con sus médicos responden, que son subjetividades de la propia familia, muchas gracias de nuevo porque esto evidencia que el empeoramientos existe, a pesar de las dosis de antipsicoticos y otros fármacos.
ResponderEliminarSaludos